Canal lombaire étroit
ou sténose lombaire
Un canal lombaire étroit – ou sténose lombaire – est une pathologie fréquente liée à l’âge et à l’arthrose, qui provoquent un rétrécissement du canal lombaire et une compression des nerfs, entraînant le plus souvent des troubles de la marche et des douleurs des membres inférieurs.
Quel en est le mécanisme ?
La colonne vertébrale (ou rachis) est constituée d’une succession de vertèbres, séparées par des disques intervertébraux. Le rachis contient un canal qui renferme la moelle épinière et les nerfs rachidiens. La moelle épinière s’arrête au niveau de la première vertèbre lombaire, au-delà, il n’y a que des nerfs à destinée des membres inférieurs, du petit bassin et des sphincters, et on appelle l’ensemble de ces nerfs « la queue de cheval ». Le canal rachidien lombaire peut devenir trop étroit pour son contenu, le plus souvent à cause de l’âge et de l’arthrose (on parle alors de rétrécissement ou sténose dégénérative). Ce rétrécissement (ou sténose) provoque une compression des nerfs.
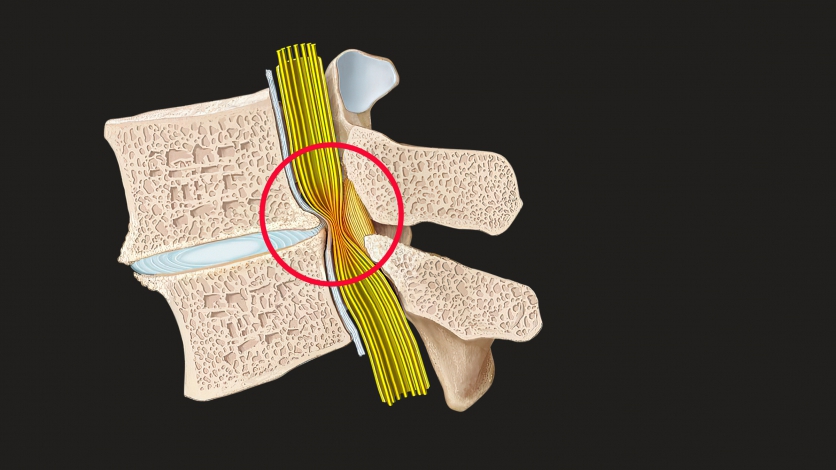
Sténose du canal rachidien lombaire. L'usure et le remodelage (dégénérescence) conduisent à un épaississement des os, des ligaments et des articulations et finalement à un rétrécissement du canal rachidien. Les nerfs qui y courent (jaunes) sont fortement comprimés, ce qui conduit aux symptômes typiques. Inselspital Bern © CC BY-NC 4.0
Quels en sont les symptômes ?
La compression d’un nerf se manifeste généralement par des douleurs et des troubles de la sensibilité. Dans le cadre d’un canal lombaire étroit, ces troubles apparaissent habituellement à l’effort (comme la marche). Le patient est gêné par des sensations de dérobement, de sciatique, de fatigabilité : c’est la claudication neurologique. Avec le temps, ces douleurs deviennent de plus en plus précoces et finissent par gêner considérablement le patient dans ses activités quotidiennes. On parle de rétrécissement du périmètre de marche. Paradoxalement, certaines positions, comme faire du vélo ou s’appuyer sur un caddie ne sont pas affectées par cette pathologie, en tout cas pas en phase précoce.
À terme, le ou la patiente peuvent être cloitrés à domicile et perdre leur autonomie. L’existence de troubles sphinctériens associés est possible et exigent un avis chirurgical rapide.
- Paradoxalement, certaines positions, comme faire du vélo ou s’appuyer sur un caddie ne sont pas affectées par cette pathologie, en tout cas pas en phase précoce.
- À terme, le ou la patiente peuvent être cloitrés à domicile et perdre leur autonomie. L’existence de troubles sphinctériens associés est possible et exigent un avis chirurgical rapide.
Quelle est l’imagerie nécessaire ?
Un scanner lombaire est un bon examen de débrouillage, mais on y associe obligatoirement une IRM (imagerie par résonance magnétique) pour une bonne visualisation 3D de l’anatomie du rachis lombaire et de son contenu.
Quel traitement envisager ?
Le traitement initial d’un canal lombaire étroit est médical, qui associe de façon classique les médicaments (anti-inflammatoire et antalgique), et éventuellement des approches de rééducation voire de thérapie manuelle. Si la douleur et la gêne sont plus impactantes, le médecin peut décider de réaliser des infiltrations le plus souvent réalisées sous contrôle radiologique. Ces traitements sont symptomatiques mais peuvent suffire à repousser la chirurgie de façon prolongée. En cas d’échec ou d’efficacité trop partielle de cette première approche, la chirurgie est envisagée.
Quel est le principe de la chirurgie ?
Le but premier est de redonner un « espace vital » pour les nerfs contenu dans le canal vertébral lombaire. On cherche à améliorer nettement le quotidien du patient et non pas à remettre à zéro tous les symptômes liés au rachis dégénératif, car il n’y a pas de solution miracle au vieillissement. On parle alors de décompression ou de recalibrage. L’opération est réalisée par voie postérieure (au niveau des lombaires). En fonction des lésions de la colonne vertébrale, le chirurgien se limite le plus souvent à faire de la place pour les nerfs en supprimant des éléments compressifs de la colonne (arthrose, ligaments dégénératifs, disque abimé). Si nécessaire, il proposera une étape de fusion (instrumentation des vertèbres avec des vis et des tiges) pour stabiliser la colonne vertébrale. Cela se décide au cas par cas. Le chirurgien prendra en compte les symptômes, l'histoire clinique, vos antécédents et vos activités personnelles et professionnelles, et bien sûr l'analyse du bilan d'imagerie.
Vous serez bien sûr partie prenante de la décision finale qui est partagée, après analyse du rapport bénéfice-risque.
Quels sont les risques et les complications ?
On évoque d’abord les risques généraux liés à toute chirurgie (anesthésie, hématome, infection) qui sont estimés à 2 à 3%. Les risques spécifiques (en particulier les risques neurologiques, paralysie, troubles sphinctériens) sont très rares, généralement estimés à moins de 1%. Ces éléments seront discutés avec le chirurgien si une intervention est décidée, avec présentation de la balance bénéfice-risque.
Quel est le suivi postopératoire ?
Tout dépend bien sûr de l’intervention réalisée : décompression simple ou avec fusion, protocole mini-invasif ou non. L’hospitalisation est généralement de 3 à 5 jours. L’autonomisation est rapide, sous le contrôle des kinés avec un premier lever le jour même ou le lendemain de la chirurgie. Les premières semaines, il est possible de ressentir des enraidissements ou douleurs postopératoires, généralement contrôlées sans problème par des antalgiques. Il est conseillé de se mobiliser le plus possible sans porter de charges. On estime que les résultats significatifs sont évaluables au 3e mois postopératoire, même si des améliorations peut survenir de façon plus précoce.